Capítulo 8: El proceso diagnóstico
1. «Me gusta que mis desgracias se tomen en serio.»
2. «Mi hija es una promiscua.»
3. «Parece que llevo un cartel que dice: ¡eh, soy perfecta para ser tu amante!»
4. Tápate los ojos que viene el monstruo.
5. Entrevista general: déjame que te cuente.
6. Exploración psicopatológica.
7. Con una visión amplia.
8. Exploración de la sintomatología de la sexualidad.
9. Sin buscar tres pies al gato.
10. No me toques ahí que tengo una herida.
1. «Me gusta que mis desgracias se tomen en serio»
«Me gusta que mis desgracias se tomen en serio», piensa el aviador mientras arregla su estropeado avión y el Principito se ríe de que haya caído del cielo. Lo primero cuando alguien acude a consulta y solicita ayuda por considerar y sentir que presenta una conducta sexual fuera de control es tomarle en serio.
A lo mejor luego el problema es de otro tipo, es menos importante de lo que creía la persona que lo sufría o ni siquiera es un problema. También puede ser al revés, que sea la expresión de algo muy grave. En cualquier caso todavía no lo sabemos, así que escuchemos y exploremos con seriedad, profesionalidad, buena praxis y humanidad.
Para orientar y aconsejar a quien padece estos problemas es necesario hacerse cargo de lo que ocurre, se precisa disponer de una visión amplia fruto de la valoración de los diversos aspectos que concurren y de saber cómo abordarlos. No basta con dar unos consejitos o unas orientaciones generales.
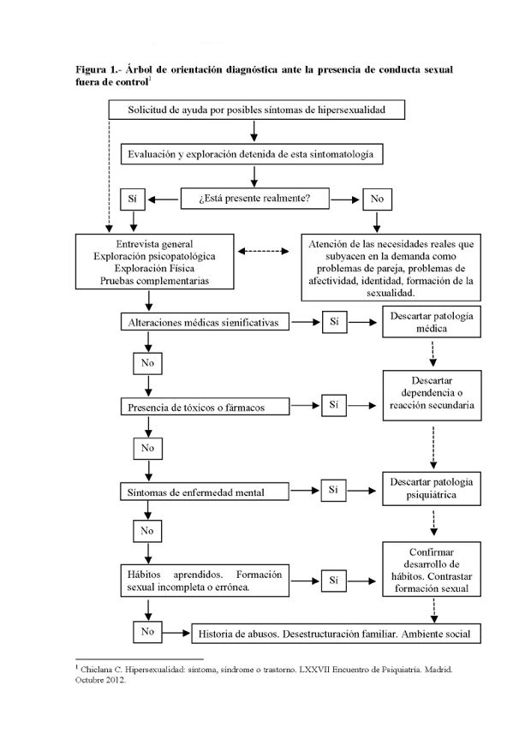
Se pueden resumir en estos puntos y pasos, que se esquematizan en la Figura 1,120 y que ilustraremos con el caso de Sarah.
El proceso de conocer bien qué radica en el fondo de esa conducta puede ser sencillo y rápido o largo y algo complejo, dependerá de cada persona y de dónde viene. Cada persona es tan rica, tan asombrosa y está compuesta de tantísimos detalles únicos que da miedo y respeto resumir en este capítulo los pasos para ayudarle. No obstante lo hemos hecho para facilitar el entendimiento de los elementos que están en juego.
2. Mi hija es una promiscua
Sarah tiene 25 años, una melena rubia suave, una mirada interesante y unos labios pícaros remarcados naturalmente. Su cuerpo parece más el de una niña que el de una mujer. Baja de estatura, un metro y cincuenta y cuatro centímetros, de curvas poco prominentes, pesa sólo 47 kilos. Cuando vino por primera vez a la consulta estaba terminando la carrera. Le acompañaba su madre, que quería ayudarle a que contara todo, no fuera a ser que le diera vergüenza.
Ya había estado una vez en el psiquiatra, cuando tenía 9 años, porque había roto con todas sus amigas. Ahora tenía una buena red social, pero parecía que con los chicos no le iba tan bien: uno de sus novios la había violado. ¿Cómo te puede violar tu novio? Forzándote a tener relaciones sexuales, sin preguntarte y utilizando la violencia. El primer día no lo podía contar. En general no lo podía contar. No se lo había contado con detalle a nadie. No quería recordarlo. Su madre no la culpaba en absoluto, pero decía: «Claro, es que si no saliera con tantos, no se darían esas oportunidades».
3. «Parece que llevo un cartel que dice: ¡eh, soy perfecta para ser tu amante!»
Como hemos visto en anteriores capítulos la consulta puede ser «directa o de rebote». Puede que la demanda sea directa y que el problema aparezca en la primera visita, como el hombre que su motivo de consulta era saber si «era un obseso sexual», o que salga en algún momento de la entrevista general, por ejemplo al hablar de cómo es el deseo sexual o las relaciones de pareja. Así pasó con Menchu que tras una exploración psicopatológica, al hablar de las funciones básicas y después de preguntar por el apetito y por el sueño hablamos de la sexualidad. Ahí apartó la mirada y refirió sus conductas consigo misma casi a diario y de forma descontrolada. No le gustaban. Quería hacerlo de otra manera.
A la madre de Sarah además de la preocupación por el sufrimiento que ese hecho le estaba causando a su hija, le preocupaba que desde entonces sus relaciones con los chicos eran rápidas, casuales, casi siempre pasando por lo físico antes de conocerse y dejaban en Sarah un poso constante de amargura e insatisfacción. ¿Era todo esto consecuencia de la violación o ya venía de antes? Sarah tampoco lo sabía: «Parece que llevo un cartel que dice: ¡eh, soy perfecta para ser tu amante!».
4. Tápate los ojos que viene el monstruo
Los niños cuando ven un monstruo en la televisión se tapan los ojos y si no lo ven es que el monstruo no existe. A veces los profesionales podemos caer en este modo de adaptación, que deja al paciente sin la ayuda a la que tiene derecho. Si no se pregunta, no se sabe. Si se pregunta se sabe.
Hay dificultades tanto en los profesionales, como en el paciente y en el sistema.121 Como afirman sin tapujos el Doctor Froilán Sánchez y la Doctora Elena Villalva:
La salud sexual, como elemento a integrar en el concepto de salud global individual, no tiene una consideración prioritaria en los planes de salud. Los problemas derivados de la sexualidad, en el mejor de los casos, pueden ser detectados, pero no se dedican suficientes recursos públicos para su abordaje. Los centros sanitarios no suelen disponer de una infraestructura que garantice la confidencialidad, aunque en ocasiones son los profesionales, con sus actitudes negativas o sus omisiones, quienes no favorecen el clima adecuado. Las condiciones de trabajo dificultan poder llevar a cabo actividades preventivas y de orientación sobre temas sexológicos y reproductivos. Hay una escasa colaboración entre los sistemas sanitario y educativo para implantar en las escuelas e institutos modelos que incorporen de forma sistemática y efectiva la información sexual que requieren nuestros jóvenes.
Es necesario que el profesional que atienda tenga formación en sexualidad y habilidades para realizar la entrevista. Poco a poco los planes de formación van mejorando los conocimientos sobre sexualidad en la práctica clínica, aunque a veces puede haber resistencia debido a limitaciones personales o a que sigue siendo un tema difícil de afrontar. También pueden aparecer otros motivos como temor a ser juzgado negativamente por los pacientes o compañeros, no saber abordar aspectos íntimos y privados, tener sensación de que se está juzgando o ignorancia de cuáles son los síntomas que pueden deberse a trastornos de la esfera sexual.
El profesional también ha de tener cuenta que puede haber dificultades en la persona que le consulta, como el miedo a ser juzgado o malinterpretado, pensar que con las enfermedades tan graves que hay no va a contar él «sus tonterías», creencias de todo tipo sobre la sexualidad, barreras culturales o de formación humana, presencia de terceras personas, pudor para plantear aspectos de su intimidad sexual, temor a que se vulnere la confidencialidad y otras personas conozcan sus tendencias, sus problemas o sus dificultades sexuales.
5. Entrevista general: déjame que te cuente
La entrevista general permitirá ir haciéndose cargo de la historia de la persona que solicita ayuda. Es el método más útil para la evaluación diagnóstica y orientación terapéutica. Es la puerta de entrada, es el fonendoscopio que nos permite escuchar las dolencias, el aparato de rayos X que nos facilitará ver el interior de su entendimiento, de su afectividad y de su conducta permitiéndonos discriminar qué es «lo normal», qué «lo patológico» y qué son problemas que requieren atención por otro médico o por otros profesionales (orientador familiar, terapeuta especializado en traumas, confesor, orientador espiritual, sexólogo, mediador, coach).
La entrevista ha de adaptarse a las características del paciente, pues cada persona es única e irrepetible, no hay nadie como él y es una obra de arte que merece ser cuidada. Por este motivo el profesional también ha de esforzarse para lograr la adaptación a la situación clínica específica. El paciente también. Es un baile de dos.
A través de la entrevista conoceremos la información sobre lo que ocurre, enfermedades presentes, circunstancias personales, sociales, familiares, afectivas, laborales, ambientales y realizaremos la exploración psicopatológica que nos permitirá establecer un diagnóstico, si lo hay y un plan terapéutico, si fuera necesario.
Sarah fue una niña buena que se adaptaba adecuadamente a la guardería y al colegio. Al llegar la adolescencia comenzaron los problemas, las dificultades en las relaciones con los demás. Empezó a estar sola porque tenía muchas peleas con todos, con las niñas y con los niños. Un día le dio una paliza a un chico y desde entonces la llamaban Terminator o «la Teniente». Una mujer de apariencia dulce pero de armas tomar. En aquella época ya tuvo problemas con su primer novio, dicen que era un maltratador, ¿Dónde quedaban sus dotes de teniente frente a ese chico? El primer año de universidad fue de desenfreno total. Durante una época sólo tuvo amigos chicos, no chicas.
La información la obtendremos del propio paciente, de los familiares o acompañantes y de los médicos anteriores o actuales. A veces puede parecernos que preguntamos demasiado o que hay información que no es relevante, pero es mejor tener información abundante que nos ayude a calibrar con finura la etiología y situarla en el entramado particular de la vida de esa persona. Esto nos permitirá elegir no sólo un tratamiento, sino el mejor tratamiento y dar las indicaciones más favorecedoras al paciente y a su familia para lograr una mejor evolución, la prevención de recaídas, evitar el deterioro y la aparición de otras enfermedades concomitantes.122
6. Exploración psicopatológica
Es uno de los elementos esenciales que no puede faltar en la entrevista relativa a una conducta sexual fuera de control, porque con una frecuencia en torno al 75%, las personas que presentaban hipersexualidad presentaban también síntomas de una patología psiquiátrica. Es necesario estudiar con más detalle si son síntomas secundarios a la conducta o si la conducta es un síntoma que se encuentra dentro del entramado de otra patología.
A través de esta exploración podemos encontrar los síntomas que nos orientarán en el diagnóstico. Exploraremos tanto lo que está ocurriendo ahora como lo ocurrido previamente.
Pueden hacerse exploraciones psicopatológicas generales que abarquen todas las áreas de funcionamiento biopsicosocial o exploraciones específicas para un área (estado de ánimo, funciones cognitivas, impulsividad, obsesividad, etc.). Se estudiará la inteligencia y las funciones cognitivas, el pensamiento, el lenguaje, la presencia de fenómenos obsesivos, la vivencia del yo y los trastornos de la sensopercepción.
El estado de ánimo puede requerir una especial atención en estos casos, pues con frecuencia presenta alteraciones. Podremos encontrar tristeza, apatía, anhedonia, desesperanza, sentimiento de culpa, sentimiento de insuficiencia, sentimiento de ruina, actitud quejumbrosa, euforia, disforia, irritabilidad, ansiedad, intranquilidad interna, ambivalencia afectiva, labilidad emocional, incontinencia emocional o sentimiento de vacío afectivo.
También nos puede orientar la exploración del control de impulsos y la psicomotricidad. Repasaremos con el paciente cómo controla los impulsos en respuesta a los estímulos en distintos ámbitos como la alimentación, la sexualidad, la agresividad verbal o física, autolesiones, el juego, el deporte, etc.
El sueño es una función fisiológica de gran importancia que hemos de explorar con detalle para actuar después. El insomnio puede expresarse de manera diferente según la etiología (conciliación, mantenimiento, despertares, despertar precoz, global) o puede estar alterado el patrón del sueño por otros motivos como pesadillas, terrores nocturnos, hipersomnia, problemas respiratorios, etc.
El sentimiento y conciencia de enfermedad ayudará mucho a establecer el mejor plan terapéutico. Conocer si el paciente se siente enfermo y si sabe que tiene una enfermedad o atribuye su malestar a problemas externos.
Volviendo al caso de Sarah, cuando vino el primer día tenía problemas de concentración y de atención en las clases, dificultad para recordar lo que estudiaba y para recodar acontecimientos concretos, falsos reconocimientos de chicos que se parecían al novio que la violó, pensamiento rumiativo, hiperfagia ansiosa, inquietud, irritabilidad, agobio por no tener pareja estable, sensación de bloqueo. «Sigo igual, quieta, parada», explosiones con los chicos a los que mandaba a la porra «Y vuelta a empezar», anomia, cierto bloqueo verbal y del pensamiento, tristeza, angustia, desesperanza, intranquilidad, inquietud psicomotriz. Mala conciliación de sueño, mal mantenimiento, despertares, pesadillas, ánimo variable, y sentirse «bajo presión».
7. Con una visión amplia
Algunas enfermedades pueden tener su correlato somático que se manifieste con síntomas físicos. Puede ser indicativos de enfermedades no mentales que ocasionan una doble sintomatología por lo que habrá que pedir las pruebas pertinentes que descarten esas enfermedades.
Así, tras la entrevista general y con la exploración psicopatológica concreta se podrá valorar la necesidad de pruebas complementarias. Como pasó con aquella mujer que, preocupada por «sensaciones que tenía en los genitales» y que contó con mucha vergüenza y sentimiento de culpa, puso de manifiesto que hacía años que no iba al ginecólogo. Una exploración detenida puso de manifiesto una infección. Otra mujer refería sensaciones similares y una conducta «desaforada» con su marido. La exploración ginecológica reveló absoluta normalidad y más adelante encontramos que eran «memorias del cuerpo» de unas desagradables vivencias de abusos en la infancia. Valentín tenía un Síndrome de Apneas Obstructivas del Sueño, Elena un hipotiroidismo, Ramón un complejísimo síndrome tumoral y endocrino.
En ocasiones la hipersexualidad es muy notoria y desordenada, como síntoma de procesos neurológicos como demencia, Parkinson, enfermedades neurológicas poco frecuentes, epilepsia, infecciones, otros procesos médicos menos frecuentes o cuando se han consumido sustancias tóxicas o fármacos que lo favorecen.123 También puede ser ocasionalmente excesiva y fuera de control en procesos de euforia, manía y estado de ánimo elevado.124
Por tanto hemos de descartar o confirmar la presencia de patología médica, consumo de sustancias (tóxicos o fármacos) o patologías psiquiátricas que promuevan, perpetúen, causen o sean consecuencia de la hipersexualidad. Sin olvidar que en algunas ocasiones, se erige en el síntoma cardinal que presenta el paciente, constituyendo una entidad clínica por sí misma.125
Será conveniente descartar de forma expresa la presencia de patología psiquiátrica porque la hipersexualidad presenta una elevada comorbilidad en el Eje I con los Trastornos del Humor, los Trastornos de Ansiedad, los Trastornos por Uso de Sustancias y el Trastorno por Déficit de Atención e Hiperactividad.126 Esta es una de las críticas que puede hacerse a la propuesta de incluirlo en la DSM-5, pues los criterios diagnósticos no reflejan ningún criterio de exclusión en este sentido y sería conveniente que se realizaran más investigaciones que permitan estudiar el significado de la hipersexualidad en el marco de patologías psiquiátricas propias del Eje I.127
8. Exploración de la sintomatología de la sexualidad
Podemos ir poco a poco ayudando cada parte implicada para mejorar la comunicación también en este sentido y facilitar que quién lo necesite y desee ser ayudado puede recibir una exploración adecuada. A veces pueden ayudar los cuestionarios específicos relativos a la conducta sexual fuera de control, como vimos en el capítulo 5, que permiten al paciente reflejar cuestiones que a lo mejor ni el profesional ni el paciente se atreven a expresar de viva voz.
Al realizar la exploración detenida y profunda, sin prejuicios superficiales ni dar nada por supuesto, podremos saber si realmente existe una conducta sexual fuera de control. Y así conocer qué consecuencias tiene, a qué riesgos médicos y/o psicológicos se expone esa persona, por qué le parece que esa conducta no es sana, por qué pide ayuda, por qué no está a gusto con esa forma de vivir la sexualidad y otros matices que permitirán saber si realmente la sexualidad debe ser atendida o no.
Sarah utilizaba el sexo para olvidarse de sus preocupaciones del día a día, y a pesar de que se prometía a sí misma que no repetiría sus relaciones atropelladas esporádicas, se encontraba haciéndolo una y otra vez. Es verdad que estas relaciones, a corto plazo, le ayudaban a sentirse menos sola, a calmarse y a tolerar emociones desagradables como frustración, ira o tristeza, aunque sabía que luego se arrepentiría, que se sentiría, en palabras suyas, utilizada «como un pedazo de carne». Sin respeto por los valores de señorío y feminidad que le gustaba defender y con comportamientos que ella consideraba erróneos, no siempre, claro.
Había intentado aguantar, frenar y cambiar su conducta sexual sin éxito. La fuerza de la sexualidad era mayor que su capacidad de control y sentía que le estaba llevando en una dirección que no es la que quería.
Puede ocurrir que al explorar la sexualidad detectemos que no hay una conducta que objetivamente pueda ser «etiquetada» de hipersexual o fuera de control, pero que subjetivamente genere disgusto en el paciente, como vimos en el caso de Remedios (capítulo 5). Será entonces de gran interés para ayudarle conocer otras dificultades que subyacen en la demanda como problemas de pareja, problemas de afectividad, alteraciones en la identidad persona, formación y educación recibida sobre la sexualidad o creencias (sociales, religiosas, espirituales) que enmarquen ese sufrimiento y que son el verdadero foco de atención. Estas dificultades también requerirán una entrevista general, con un objetivo distinto y también de ayuda a la persona que lo demanda.
También puede ser que efectivamente la conducta esté presente y se pueda apellidar «hipersexual» o «fuera de control». Es necesario entonces realizar tanto una entrevista general, como una exploración psicopatológica y valorar la necesidad de una exploración física y pruebas complementarias.
Sarah carece de formación espiritual, no tiene ningún sistema de creencias ni practica ninguna religión, pero sí tiene conciencia moral, sabe diferenciar el bien del mal, también tiene sentimientos y no termina de estar a gusto. Le gusta el sexo sí, le gusta mucho, y también le gustaría no haber pasado por quince noviazgos formales, le gustaría no haberse acostado con tantísimas personas, haber dicho que no, y no tener ese sentimiento de tristeza y frustración a la mañana siguiente. Le gustaría no sentirse maltratada y que se aprovechen de ella. También ha tenido buenos momentos y relaciones sexuales sanas técnicamente hablando.
9. Sin buscar tres pies al gato
Como hemos comentado en el capítulo 3 puede ser que la persona que solicite ayuda presente exclusivamente un problema con la conducta sexual y que no presente síntomas psiquiátricos, ni médicos, ni consumo de sustancias. Podemos preguntarnos: ¿De dónde nace esta conducta? ¿Por qué este comportamiento? El origen puede ser único o múltiple. Podemos considerar desde una perspectiva general algunos factores que pueden estar influyendo en el desarrollo y perpetuación de la conducta sexual y que son compatibles con la presencia de patologías médicas o psiquiátricas específicas:
1. Deseo sexual: Puede ocurrir que la raíz de la conducta desordenada de una persona sea, sin más misterio y desde una perspectiva humana, la tendencia a la sexualidad sin una regulación moral o ética. Esta afirmación es pobre y reduccionista si se queda aquí, seguramente confluya con otros factores, en los que la moral, la ética o la espiritualidad adquieran mayor sentido y motivos para ser más verdaderas.
2. Hábito adquirido: Quizá empezó en algún momento y ha desarrollado un vicio que a veces lleva a cabo de forma consciente y otras ya sin pensarlo mucho, como el fumador fuma algunos pitillos de forma muy consciente y otros por hábito o situación, es lo que él hace siempre en ese momento.
3. Aprendizaje condicionado: A veces se realizan conductas que no son directamente sexuales pero que se han quedado vinculadas a la sexualidad porque se originaron junto a ella.
4. Emociones que el cuerpo expresa a través del aparato genital: Ansiedad, cansancio, agobio, enfado, alegría, tensión u otras.
5. Bloqueos personales en momentos de crisis, cambios o dificultades.
6. Insatisfacción vital que se compensa con la satisfacción sexual.
7. Necesidad de autoafirmación al no encontrar «su lugar» en ese momento por estar sometido por otras personas, alienarse con instituciones o sistemas y no tener una dirección y libertad personal.
8. Dificultades en las relaciones interpersonales por rasgos de timidez, ira, narcisismo, superficialidad, histrionismo, etc.
9. Afectividad maleducada o con necesidades «especiales».
10. No me toques ahí que tengo una herida
En ocasiones, el desorden de la sexualidad está asociado a historias previas de eventos traumáticos (ver capítulo 7) que han dejado heridas en la persona y en su modo de entender los afectos y su relación con la sexualidad. Por eso es necesaria una detenida exploración del concepto de sexualidad, de la formación afectivo sexual recibida, hábitos desarrollados y vividos en casa, costumbres familiares y personales en este ámbito, usos sociales y de grupo incorporados como habituales.
Será conveniente también descartar presencia de abusos, conocer la historia del desarrollo del apego materno-infantil y la estructura de la familia de origen y actual.
A lo largo de mi vida he tenido buenas y malas experiencias y por desgracia algunas malas han sido realmente malas, empezando por compañeras de clase que no eran muy lúcidas, que digamos, y no estuve de buenas con ellas durante los años que estuve en el nuevo colegio. Lo pasaba mal, no tuve amigas y siempre estaba peleada con las demás compañeras de clase y curso, o sola en los recreos. Tuve episodios de no querer comer y angustia. Con 16 años tuve mi primer novio, mi primer todo, me engañó en todos los sentidos. De él sufrí los maltratos psicológicos que solo me di cuenta de que los sufría hasta que cortó conmigo y pude con gran esfuerzo rehacer mi vida y empezar a salir con un grupo nuevo de amigos.
Digo que fue entonces cuando me di cuenta porque, estando en una discoteca, me amenazó con que me mataría a mí y al chico con el que estaba si nos encontraba por la calle. Obviamente con ello me dio una subida de estrés y angustia que antes también tenía, además de depresión y comer hasta tener ganas de vomitar. Cuanto más comía, más adelgazaba.
Aunque he tenido mis más y mis menos con los chicos, he tenido un novio que sí me ha durado. Llevamos una relación que en un principio que solo fue amistad. Le conocí porque era el mejor amigo de este primer novio. Extraño, lo sé. Es una relación que ha durado desde entonces. Hemos pasado por amistad y noviazgo tres veces.
La primera vez estuvimos juntos casi tres años y las otras entre 10-11 meses. También hemos tenido periodos de no hablarnos, de quedar solo para rolletes o solo amigos.
Otra experiencia que creo importante marcar aquí, es mi relación con un individuo, llamémosle así, que me violó hace tres años pero lo bloqueé como tal y ha salido hace poco.
120. Chiclana, C. «Hipersexualidad: síntoma…» Op. cit.
121. Sánchez Sánchez, F. y Villalva Quintana, E. «Historia clínica y anamnesis sexual. Estudios complementarios. Clasificación de los trastornos sexuales.» En: Salud sexual en Atención Primaria, 2006.
122. Cano Prous, A., Chiclana Actis, C. «Entrevista y evaluación del enfermo psíquico.» En: Lecciones de Psiquiatría. Madrid: Editorial Médica Panamericana, 2009: 17-46.
123. Rees, P.M., Fowler, C.J., Maas, C.P. «Sexual function in men and women with neurological disorders.» Lancet 369 (2007): 512-525. El-Gabalawi, F. Johnson, R.A. «Hypersexuality in Inpatient Children and Adolescents: Recognition, Differential Diagnosis, and Evaluation.» CNS Spectr 12,11 (2007): 821-827.
124. Kafka, M.P. «Hypersexual disorder…» Op. cit.
125. Frías Ibáñez. A-, Vázquez Costa. M. «Hipersexualidad primaria…» Op. cit.
126. Bancroft, J. «Sexual behavior…» Op. cit. Reid, R.C., Harper, M., Andreatini, R. «Coping strategies…» Op. cit. Reid, R.C., Carpenter, B.N., Hook, J.N., Garos, S., Manning, J.C., Gilliland, R., et al. «Report of Findings…» Op. cit. Kaplan, M.S., Krueger, R.B. «Diagnosis, assessment…» Op. cit.
127. Chiclana, C. «Hipersexualidad…» Op. cit.